CALENDARIO NAZIONALE FIMP
per l’anno 2003
La FIMP nazionale ha ritenuto necessario formare una rete di referenti regionali e provinciali sulle vaccinazioni con l’obiettivo di recuperare un ruolo più attivo del pediatra di famiglia in questo campo e di contribuire al raggiungimento delle coperture ottimali per le malattie prevenibili con vaccini vecchi e nuovi. A tal fine, vista l’eterogeneità di comportamento nelle varie realtà locali, l’azione prioritaria è l’adozione di un calendario nazionale FIMP, che da un lato supporti le scelte effettuate dalle commissioni nazionali e regionali per le “vaccinazioni raccomandate” dalla Sanità Pubblica e dall’altro tenga conto anche di vaccinazioni che, pur non essendo tra queste, possono essere consigliate dal pediatra di famiglia, nell’ottica del miglioramento della salute del singolo assistito.
Per mantenere la sua efficacia il Calendario deve essere aggiornato annualmente con le conoscenze scientifiche, la situazione epidemiologica, le mutate esigenze organizzative e le novità messe a disposizione dall’industria, con l’obiettivo di disporre di uno strumento di prevenzione attuale, efficiente ed efficace.
LA SITUAZIONE EPIDEMIOLOGICA
L’andamento epidemiologico delle malattie prevenibili da vaccino riflette le diverse coperture vaccinali (tab 1).
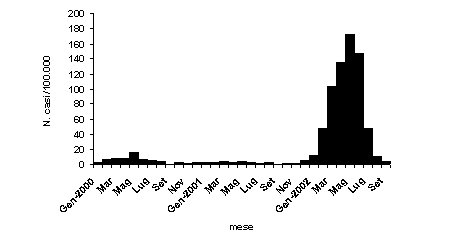
Non si registrano ormai da anni casi di poliomielite e difterite, i casi di tetano segnalati si verificano quasi esclusivamente negli anziani , ed anche l’epatite B sta assumendo un andamento decrescente. Grazie all'introduzione dei vaccini antipertosse acellulari combinati con i vaccini antidifterite e tetano, la copertura vaccinale per la pertosse ha raggiunto valori del 90% circa; al contrario, la copertura vaccinale per morbillo, parotite e rosolia non raggiunge ancora i livelli previsti dal Piano Nazionale Vaccini. L’andamento epidemiologico di morbillo, parotite e rosolia mostra una tendenza generale al distanziarsi dei picchi epidemici, ma le coperture vaccinali sono insufficienti a interrompere la trasmissione delle infezioni e continuano a verificarsi epidemie. Nel 2002, in particolare, si è verificata una vasta epidemia di morbillo ( fig.1 ).
Nel periodo dal 1994 al 2002 in Italia sono state
segnalate complessivamente 7204 meningiti batteriche, di cui 1888 da
pneumococco, 1751 da meningococco e 734 da Hib (fonte: sorveglianza nazionale
delle meningiti batteriche; http://www.simi.iss.it/dati.htm)
Dall’analisi della distribuzione delle meningiti per agente eziologico, si nota come l’introduzione della vaccinazione, ormai diffusa su larga scala, ha fatto sì che il numero di meningiti da Hib si sia progressivamente ridotto negli anni: da 118 casi segnalati nel 1995 (pari al 20% del totale), si è passati a soli 20 casi nel 2002 (pari al 4% dei casi totali di meningite). Prima dell'introduzione della vaccinazione, il 90% circa delle meningiti da Hib si verificava nei bambini di età inferiore ai 5 anni, mentre nel 2000 questa percentuale è diminuita al 28%.
Tra il 1995 e il 2002, le segnalazioni relative ai casi di meningiti da Streptococcus pneumoniae sono rimaste stabili, con una media di 220 casi l'anno, pari al 27% dei casi totali.
Lo pneumococco ha due picchi d’incidenza, nei bambini più piccoli (e,
soprattutto, nel primo anno di vita) e negli anziani: in particolare, nel primo
anno di vita, si osserva l’incidenza maggiore (2,23 casi /100.000 bambini /
anno). E’ noto, inoltre, che lo Pneumococco sia responsabile anche di altre
gravi patologie invasive (sepsi, batteriemie, polmoniti batteriemiche): anche
in questo caso, recenti dati dell’I.S.S. (Congresso Nazionale SitI, 2002)
dimostrano come nel primo anno di vita si possa osservare una incidenza fino ad
11,3 casi/ 100.000.
Anche le meningiti da meningococco sono rimaste stabili, con una media di
198 casi per anno. La distribuzione per età dei pazienti segnalati indica
una concentrazione di casi tra i bambini e tra i giovani adulti, in
particolare, tra questi ultimi, nella fascia d‘età tra i 15 ed i 19 anni. Il
50% di tutti i casi aveva un'età inferiore ai 17 anni. Dei 13 sierotipi di meningococco, predominano nel nostro paese il gruppo B ed il C. Negli anni compresi tra il 1980 ed
il 1989 ha avuto la prevalenza il ceppo C sul B; successivamente tale
situazione si è invertita e nel 1999-2000 avevamo una percentuale
rispettivamente del 70% di B e di 20% di C. Nel 2002, però, c'è stato un
incremento di frequenza del sierotipo C, tanto che il 42% dei casi
tipizzati era attribuibile al gruppo C e il 58% al gruppo B (dati SIMI
aggiornati al 19.2.2003).
OBIETTIVI
La F.I.M.P.
conferma gli obiettivi già previsti dal
Piano Sanitario Nazionale, dal Piano nazionale vaccini e dal Piano nazionale
per l’eliminazione del morbillo e della rosolia congenita:
- mantenere
percentuali di vaccinati per le vaccinazioni obbligatorie, al compimento
del secondo anno di età al disopra del 95%;
- raggiungere
e mantenere percentuali di vaccinati al disopra del 95% per le seguenti
vaccinazioni raccomandate: antipertosse, antimorbillo – parotite –
rosolia;
- raggiungere
percentuali di copertura vaccinale al disopra del 95% per le “categorie a
rischio” nelle malattie da
pneumococco, da meningococco e da varicella, epatite A, Influenza;
- promuovere
le vaccinazioni per lo pneumococco, il meningococco, la varicella (per i
soggetti anamnesticamente negativi dopo i 12 anni) anche nella popolazione
sana.
IL CALENDARIO F.I.M.P DELLE VACCINAZIONI
Il Calendario vaccinale da applicarsi,
comprensivo delle vaccinazioni obbligatorie e raccomandate, è riportato nello
schema 1. Nel consigliare un proprio calendario, la FIMP ha ritenuto opportuno
indicare, mutuando i colori normalmente utilizzati dal triage ospedaliero per
diversificare l’importanza dell'accesso di un bambino al pronto soccorso, una
priorità di obiettivi da ottenere.
A nostro parere questa modalità di
comunicazione ben si presta ad indicare:
sia l'urgenza di dover raggiungere le
coperture programmate per i vaccini già compresi nel calendario nazionale, in
particolare per l'eliminazione di morbillo e rosolia congenita, sia l'auspicata
introduzione dei nuovi vaccini attualmente a disposizione per la prevenzione di
patologie gravi, indicandone al tempo stesso priorità e gradualità.
Quindi nel colore ROSSO sono comprese
le vaccinazioni obbligatorie e raccomandate secondo il Piano Nazionale Vaccini
la cui applicazione è considerata irrinunciabile da parte della FIMP.
Nel colore GIALLO sono comprese le
vaccinazioni che la FIMP considera utili alla salvaguardia della salute del bambino
nei confronti di patologie gravi.
Nel colore VERDE è compresa la vaccinazione antinfluenzale
che pur essendo fortemente consigliata nei bambini a rischio, su richiesta dei
genitori potrebbe comunque essere
effettuata ai bambini a partire dal sesto
mese di vita.
VACCINAZIONE ANTIPOLIO (IPV)
Il Decreto del Ministero della Salute 18.6.2002 cambia la schedula della vaccinazione antipolio, con il passaggio a quattro dosi di IPV che debbono essere somministrate secondo gli intervalli temporali previsti dallo schema 1. Si ricorda inoltre l’applicazione del Piano di eradicazione della poliomielite previsto dalla circolare del Ministero prot. 400.3/28/3610 del 6.8.2002.
VACCINAZIONE ANTIDIFTERITE – ANTITETANICA
La prima dose della vaccinazione antidifterite – antitetanica deve essere eseguita nel terzo mese di vita, a partire dal compimento dell’ottava settimana. La terza dose deve essere somministrata al compimento del dodicesimo mese di vita.
Si consiglia di effettuare i richiami di difterite – tetano al di sopra dei 13 anni con il vaccino che associa l’antipertosse in dose adulti.
Gli intervalli temporali sono riportati nella schema 1.
VACCINAZIONE ANTIEPATITE B
Le dosi di epatite B sono somministrate secondo quanto riportato nello schema 1.
Per le vaccinazioni dei soggetti a rischio si conferma quanto indicato con la deliberazione n.342 del 2.4.2001.
VACCINAZIONE ANTIPERTOSSE
Le dosi del vaccino antipertosse sono somministrate secondo quanto riportato nello schema 1.
La prima dose deve essere somministrata nel terzo mese di vita, preferibilmente già all’ottava settimana. Si torna a sottolineare l’importanza di rispettare tale cadenza temporale in considerazione della gravità della malattia quando essa si contrae nei primi mesi di vita.
Poiché attualmente si riscontra un crescente numero di casi di pertosse in adolescenti ed adulti che favoriscono la circolazione del patogeno, si consiglia di effettuare i richiami di difterite–tetano al di sopra dei 13 anni con il vaccino che associa l’antipertosse in dose adulti.
VACCINAZIONE ANTIHAEMOPHILUS INFLUENZAE b
La somministrazione del vaccino anti Haemophilus influenzae tipo b (Hib) viene effettuata secondo gli intervalli previsti dallo schema 1, permettendo quindi l’associazione nel vaccino esavalente per tutte le dosi.
VACCINAZIONE ANTIMORBILLO – PAROTITE - ROSOLIA
Al fine di ottimizzare la strategia vaccinale ed ottenere il massimo dell’adesione, la vaccinazione viene effettuata dopo il compimento del 12° mese permettendo quindi l’associazione del vaccino MPR con le vaccinazioni dell’obbligo.
Una seconda dose viene effettuata
a partire dal quinto-sesto anno.
Tutte le occasioni utili debbono essere sfruttate per effettuare questa vaccinazione: i pediatri di famiglia devono favorire il richiamo dei soggetti che non risultano correttamente immunizzati.
Poiché, come
già evidenziato, i livelli di copertura attualmente raggiunti non sono
sufficienti per garantire l’eradicazione del morbillo, si ritiene fondamentale
aderire al Piano Nazionale Morbillo, al
fine di raggiungere gli obiettivi previsti per la regione europea dal Programma
E.P.I. dell’O.M.S.
Si raccomanda
una particolare attenzione, in tutti i contatti utili, allo stato di copertura
vaccinale delle femmine adulte per il preoccupante aumento di segnalazioni di
rosolia congenita.
VACCINAZIONE
ANTIVARICELLA
La
vaccinazione antivaricella deve essere effettuata nel corso del
tredicesimo anno di vita ai soggetti che risultino non aver ancora
contratto la malattia.Tale vaccinazione deve essere effettuata inoltre ai soggetti appartenenti alle
seguenti categorie a rischio: persone affette da leucemia, immunodepressi,
candidati a trapianto o trapiantati nei quali il decorso clinico della
varicella risulta particolarmente pesante e spesso letale, adulti non immuni
dopo esposizione con soggetti infetti, personale sanitario non immunizzato.
Dopo l’età di 12 anni sono necessarie due dosi a distanza di 4-8 settimane. La
vaccinazione postesposizione è efficace se effettuata entro le 72 ore e non
oltre le 120 ore dal “contatto” considerato dal momento della comparsa
dell’esantema.
Allo
stato attuale la F.I.M.P., pur riconoscendo la validità di progetti di
vaccinazione universale effettuati in realtà locali, non ritiene
che vi siano le condizioni per iniziare la vaccinazione universale dei
nuovi nati; ma ritiene comunque compito del pediatra di famiglia una corretta
informazione a tutte le età sull’esistenza di un vaccino sicuro ed efficace che, se richiesto dai genitori, può
essere effettuato in modo vantaggioso .
VACCINAZIONE
ANTIPNEUMOCOCCICA
Sono disponibili al momento attuale 2
tipologie diverse di vaccino antipneumoccico:
1.
Un vaccino polisaccaridico
7-valente coniugato (in cui l'antigene polisaccaridico è coniugato
ad una proteina carrier, nel caso
specifico il tossoide difterico) contenente i ceppi 4, 6B, 9V, 14, 18C, 19F e
23 F dello S. pneumoniae. Tale vaccino si è mostrato efficace nel
prevenire le forme d’infezione invasive (meningite, polmonite, sepsi).
2. Un vaccino polisaccaridico 23-valente, indicato per la prevenzione delle infezioni pneumococciche, in particolare respiratorie, nei soggetti di età superiore a 2 anni a maggior rischio di forme invasive.
Il vaccino pneumococcico polisaccaridico 23-valente, finora
disponibile, è formalmente autorizzato per un uso in età pediatrica, dai 2 anni
di età in poi, soprattutto in soggetti affetti da condizioni cliniche ad
elevato rischio di patologie invasive.
Tuttavia, come riconosciuto dall’ACIP (MMWR, Recommendations
and Reports, Ottobre 2000), il vaccino coniugato mostra enormi vantaggi in
termini immunologici, indipendentemente dalla presenza di condizioni di
particolare rischio, tra i quali l’induzione di una “memoria” (e
conseguentemente di una protezione maggiormente prolungata nel tempo), la
riduzione della colonizzazione naso-faringea, una più rilevante efficacia
preventiva verso forme invasive e non invasive (ad es., polmoniti non
batteriemiche ed otiti medie). Una buona
pratica vaccinale consiglia il coniugato entro i 5 anni rinforzato dal
polisaccaridico dopo il secondo anno.
Per quanto riguarda le infezioni da pneumococco, la Fimp prende atto della Circolare Ministeriale n° 11 del 19.11.2001.
Sulla base del
parere espresso dal C.S.S., la vaccinazione pneumococcica deve essere effettuata
in modo categorico ai bambini di età inferiore a 5 anni che presentino le
seguenti condizioni:
- anemia falciforme e talassemia
- asplenia funzionale e anatomica
-
broncopneumopatie croniche, esclusa l’asma
-
condizioni associate a immunodepressione (come trapianto
d’organo o terapia antineoplastica, compresa la terapia sistemica
corticosteroidea ad alte dosi), con esclusione della malattia granulomatosa
cronica
-
diabete mellito
-
insufficienza renale e sindrome nefrosica
-
infezione da HIV
-
alcune immunodeficienze congenite
-
malattie cardiovascolari croniche
-
malattie epatiche croniche
-
perdita di liquido cerebrospinale
-
i portatori di difetti del complemento
- altre malattie che espongano ad elevato rischio di patologia invasiva.
D’altra parte, in virtù delle diverse patologie attribuibili allo Pneumococco, da quelle gravi ed invasive (meningiti, sepsi, polmoniti batteriemiche) a quelle meno gravi, ma responsabili di elevata morbosità infantile (polmoniti, otiti medie), la FIMP ritiene, comunque, di dover suggerire un uso più esteso della profilassi vaccinale anche nella tutela del bambino sano al di sotto dei 5 anni di età, soprattutto qualora frequenti comunità infantili o scolastiche.
MODALITA’ D’IMPIEGO E DI SOMMINISTRAZIONE
Nei bambini di età inferiore a 24 mesi va impiegato esclusivamente il
vaccino pneumococcico pediatrico, che può essere usato nel corso del secondo
mese di vita, a partire dalla sesta settimana.
Sulla base della persistenza di una delle
condizioni di rischio sopra elencate, i
bambini di età superiore a 24 mesi ad alto rischio precedentemente immunizzati
con vaccino pneumococcico eptavalente coniugato devono essere rivaccinati con
il vaccino 23-valente. L’intervallo tra la somministrazione di quest’ultimo ed
il vaccino pneumococcico 7-valente coniugato non deve essere inferiore ad 8
settimane.
I vaccini pneumococcici devono
essere somministrati per via intramuscolare.
Il vaccino pneumococcico pediatrico può essere somministrato in contemporanea alle altre vaccinazioni inserite nel calendario delle vaccinazioni obbligatorie e raccomandate di cui al D. M. 7 aprile 1999, usando una siringa diversa ed un sito d’iniezione diverso. Il vaccino pneumococcico coniugato non va mai mescolato con altri vaccini, nella stessa siringa.
Schedula vaccinale Pneumococco
La schedula vaccinale dell’antipneumococcico eptavalente coniugato prevede:
v nei bambini
che iniziano la vaccinazione prima dei 6 mesi, la somministrazione di tre dosi
di vaccino ad intervalli di 8 settimane l’una dall’altra, seguite da una dose
di rinforzo all’età di 12-15 mesi (schedula 2-4-6 o 3-5-7 mesi + richiamo
12-15 mesi), sono in corso studi che potrebbero evidenziare la possibilità
di non fare la terza dose del 6-7 mese;
v nei bambini
di età compresa tra 7 ed 11 mesi, la somministrazione di due dosi ad un
intervallo di 8 settimane (2 mesi) circa, con dose di rinforzo all’età di 12-15
mesi (schedula 7 –9 o 9 -11 mesi + richiamo 12-15 mesi);
v nei bambini
di età compresa tra 12 e 23 mesi, la somministrazione di due dosi ad un
intervallo di 8 settimane circa, senza dose di rinforzo;
v nei bambini di età superiore a 24 mesi è sufficiente una sola dose di
vaccino.
VACCINAZIONE
ANTIMENINGOCOCCICA
Sono disponibili diversi vaccini antimeningococco : polisaccaridico monovalente e polivalente ed un nuovo vaccino di tipo coniugato per il solo sierogruppo C, utilizzato su larga scala apparentemente con buoni risultati, in Gran Bretagna, per una situazione di elevata endemia presente in quel Paese.
1. Vaccini polisaccaridici mono- e tetravalente: indicati per la immunizzazione attiva degli adulti e dei bambini al di sopra dei due anni di età, in periodi di epidemia, contro le meningiti causate dal sierogruppo o dai sierogruppi contenuti nel vaccino. Tali vaccini danno una protezione di durata limitata nel tempo.
2. Vaccino coniugato: in questo l’antigene è coniugato ad una proteina carrier ed è indicato per la immunizzazione attiva dei bambini a partire dai 2 mesi di età, adolescenti ed adulti, per la prevenzione delle infezioni causate da N. meningitidis C e dà una protezione immunitaria di lunga durata.
Per quanto riguarda la prevenzione delle infezioni da meningococco di gruppo C non sono ancora state dettate linee guida univoche da parte del Ministero della Salute. La FIMP ritiene, sulla scorta dei dati epidemiologici, che si debbano individuare le medesime categorie a rischio dell’infezione pneumococcica.
La F.I.M.P. ritiene inoltre che anche in situazioni di normalità, il pediatra di famiglia debba comunque promuove l’effettuazione di questo vaccino in particolar modo a qui bambini che frequentino comunità:
v nei bambini che iniziano la vaccinazione prima dei 6 mesi, la somministrazione di tre dosi di vaccino ad intervalli di 8 settimane l’una dall’altra, (schedula 3-5-7 mesi);
v a partire dal 13° mese di vita, è sufficiente una sola dose.
Il recupero dei non vaccinati si effettua per tutta l’età pediatrica.
EPATITE A
Il vaccino è costituito da virus inattivati. Ne esistono due formulazioni, la pediatrica (da 5° mese al 16° anno di vita) e quella per adulti, entrambe vanno somministrate per via intramuscolare. Sono consigliate due dosi a distanza di 6 mesi l’una dall’altra. Entro 4 settimane dalla prima dose oltre il 97% dei bambini sviluppano livelli di anticorpi considerati protettivi. Dopo la seconda dose (booster) i livelli di anticorpi sono ancora più alti: questa seconda dose è necessaria perché la protezione duri più a lungo. La durata dell’immunità dopo la somministrazione del vaccino è stata stimata in almeno 20 anni.
Si consiglia di vaccinare alcune categorie a rischio
( viaggiatori che si recano in paese ad
elevata endemia, addetti allo smaltimento dei rifiuti, emofilici,
tossicodipendenti, epatopatici cronici, i bambini che si recano all'estero, nei Paesi in via di sviluppo, per vacanze
o per trovare parenti o amici, e che ritornano in Italia.)
Nel ipotesi di un caso di epatite A in una comunità
chiusa (es. asilo nido o scuola materna in cui il contatto tra le persone è
frequente e le infrastrutture di comune utilizzo) devono essere vaccinati i contatti come i compagni di classe, gli
insegnanti e altro personale
direttamente a contatto del caso dopo la
prima segnalazione.
In caso di epidemia in grandi comunità aperte la
strategia consiste nella vaccinazione dei contatti dei casi acuti combinata
alle misure di controllo non immunitarie(norme igieniche).
.
Influenza
Il vaccino deve essere di tipo split o subunità per i bambini fino a 12 anni dopo tale età è somministrabile anche il vaccino a virus interi. Il vaccino va somministrato per via intramuscolare nel deltoide o nel quadricipite femorale. Dai 6 ai 35 mesi si effettua ½ dose (0,25mL) ripetuta a distanza di almeno 4 settimane per i bambini che vengono vaccinati la prima volta. Dai 3 anni ai 12 anni si effettua 1 dose (0,5 mL) ripetuta a distanza di almeno 4 settimane per i bambini che vengono vaccinati la prima volta. Al momento attuale la vaccinazione in Italia per la stagione 2002 2003 è raccomandata nella categorie a rischio individuate nella Circolare Ministeriale n. 1 del 1.7.2002 che viene annualmente riproposta.
La FIMP ritiene che benchè attualmente non sia proponibile una vaccinazione universale per la fascia di età di competenza, il pediatra abbia il dovere di informare i genitori delle opportunità offerte dal vaccino antinfluenzale, affinché sia riconosciuta e promossa la sua capacità di cura del bambino, facendo acquisire elementi conoscitivi utili e sufficienti per una scelta personale, libera , consapevole.
Tabella 1 – Copertura vaccinale (%) tra 12 e 24 mesi per i bambini nati nel 1996 stimata secondo la recente indagine campionaria ICONA per regione
Regione |
Polio |
Difto-tetano |
Pertosse |
Epatite B |
Morbillo |
Hib |
|
Abruzzo |
94,8 |
93,9 |
90,6 |
94,8 |
45,5 |
20,3 |
|
Basilicata |
98,6 |
99,1 |
85,8 |
99,1 |
44,7 |
4,7 |
|
Calabria |
94,8 |
93,4 |
71,6 |
94,8 |
25,5 |
1,9 |
|
Campania |
87,1 |
88,6 |
70,5 |
87,6 |
26,5 |
3,8 |
|
Emilia-Romagna |
98,1 |
94,3 |
95,2 |
97,6 |
87,7 |
31,6 |
|
Friuli
V, Giulia |
97,6 |
98,1 |
96,7 |
97,6 |
77,3 |
41,4 |
|
Lazio °° |
98.6 |
98,7 |
37,1 |
91,5 |
59,1 |
n.d. |
|
Liguria |
98,6 |
99,0 |
95,2 |
97,6 |
62,1 |
33,8 |
|
Lombardia |
98,6 |
98,6 |
97,1 |
97,6 |
75,9 |
32,9 |
|
Marche |
94,8 |
95,2 |
91,4 |
94,8 |
58,7 |
9,5 |
|
Molise |
89,1 |
91,5 |
82,5 |
89,1 |
40,5 |
5,2 |
|
PA
Bolzano |
88,0 |
90,9 |
73,2 |
85,6 |
28,1 |
39,2 |
|
PA
Trento |
99,0 |
99,0 |
94,3 |
98,1 |
58,0 |
11,4 |
|
Piemonte |
98,6 |
97,6 |
91,4 |
98,6 |
60,4 |
17,1 |
|
Puglia |
92,5 |
92,5 |
82,7 |
93,0 |
50,6 |
14,0 |
|
Sardegna |
95,2 |
95,2 |
90,5 |
95,2 |
56,3 |
35,7 |
|
Sicilia |
90,6 |
93,0 |
86,3 |
91,1 |
44,6 |
2,8 |
|
Toscana |
95,7 |
98,1 |
95,2 |
95,2 |
64,8 |
9,6 |
|
Umbria |
98,6 |
99,0 |
97,6 |
98,6 |
72,3 |
8,6 |
|
Valle
d’Aosta |
100 |
100 |
89,2 |
100 |
43,3 |
2,0 |
|
Veneto
|
97,6 |
96,2 |
96,7 |
97,6 |
81,2 |
31,1 |
Fig.1 casi di
morbillo in Italia gennaio 2000-sett 2002
Calendario Vaccinale 2003
Vaccino
|
Nascita
|
3° mese* |
5° mese |
7° mese |
13° mese |
14° mese |
15° mese |
3° anno |
5-6 anni |
13° anno |
14°-15 anni |
||
D T P
|
|
DTPa |
DTPa |
|
DTPa |
|
|
|
DTPa |
|
Tdp |
||
Antipolio
|
|
Ipv |
Ipv |
|
IPV |
|
|
IPV |
|
|
|
||
Epatite B
|
Epatite
B** |
Epatite B |
Epatite
B |
|
Epatite
B |
|
|
|
|
|
|
||
|
M P R |
|
|
|
|
MPR |
|
|
|
MPR |
|
|
||
|
H i b |
|
Hib |
Hib |
|
Hib |
|
|
|
|
|
|
||
|
EPATITE
A |
|
|
|
In zone di focolaio |
|||||||||
|
pcv |
|
pcv |
pcv |
pcv * |
|
pcv |
|
|
|
|
|||
|
mcc |
|
|
|
|
|
mcc |
|
|
|
|
|||
|
varicella |
|
|
|
|
|
|
|
|
Varicella |
||||
influenza
|
|
|
|
Influenza |
|||||||||
* dall’inizio
del mese o anno .Esempio : 3°mese dal 61°gg
**per
i nati da madri HBV positive
DTPa: vaccino antidifto-tetanico-pertossico
acellulare
IPV:
vaccino antipliomielitico iniettabile inattivato
MPR: vaccino antimorbillo.parotite-rosolia Tdp: vaccino antidifterico-tetanico-pertossico
uso adulti contiene soltanto 2 Lf di
anatossina difterica Hib: vaccino anti-Haemophilus influenzae b
|
PCV: vaccino antipneumococcico coniugato
eptavalente
PCV* sono in corso studi che potrebbero
evidenziare che si può fare a meno di questa dose
MCC: vaccino antimeningococco C coniugato
Varicella: vaccino
antivaricella vivo attenuato
Influenza: vaccino subunità o
split
|
Modalità di recupero dei bambini da 4 mesi a sei anni
Prima dose
(età
minima) |
Intervallo minimo tra le dosi
|
||
|
Tra la prima e la seconda dose |
Tra la seconda e la terza dose |
Tra la terza e la quarta dose |
|
|
DTPa ( 6 sett) |
4 sett |
4 sett |
6 mesi |
|
IPV (6 sett) |
4 sett |
4 sett |
4 sett |
|
HepB (nascita) |
4 sett |
8 sett (e 16
sett dopo la prima dose) |
|
|
MPR (12 mesi) |
4 sett |
|
|
|
Hib |
4 sett (se la 1°
dose viene fatta <12 mesi) 8 sett (come dose
finale): (se la prima dose viene fatta a 12-14 mesi) Non dosi ulteriori: se la
prima viene fatta >15 mesi |
Non dosi ulteriori: se la
precedente viene fatta >15 mesi |
|
|
PCV |
4 sett (se la 1°
dose viene fatta <12 mesi e l’età attuale <24mesi) 8 sett (come dose
finale): (se la prima dose viene fatta > 12mesi o l’età attuale
è 24-59 mesi) |
4 sett (se l’età
attuale è<12 mesi) 8 sett (come dose
finale): (se l’età attuale è>12 mesii) Non dosi ulteriori: se la
prima viene fatta >24 mesi |
8 sett (come dose
finale): (questa dose è necessaria solo per quei bambini di età
tra i 12 mesi- 5anni che hanno ricevuto tre dosi prima dei 12 mesi |
|
MCC |
4 sett (se la 1°
dose viene fatta <12 mesi) Non dosi ulteriori: se la
prima viene fatta >12 mesi |
4 sett (se la 1°
dose viene fatta <12 mesi) |
|
|
varicella |
4 sett |
|
|